Bombas de insulina y natación: lo que necesitas saber

Bombas de insulina y natación: lo que necesitas saber
Si tienes diabetes de tipo 1 y utilizas una bomba de insulina, o estás pensando en hacerte con una, te conviene conocer el impacto del dispositivo en tu actividad física, como la natación.
Una bomba de insulina es un dispositivo portátil con batería que administra continuamente insulina de acción rápida a través de una cánula (una aguja pequeña o un dispositivo de plástico) insertada bajo la piel, para ayudar a controlar los niveles de glucosa en sangre1. Pero, ¿podrás nadar con una bomba de insulina acoplada al cuerpo?
En este artículo respondemos a esa y otras preguntas, como lo que debes hacer si quitarte la bomba para nadar, y te ofrecemos algunos consejos para nadar con diabetes.
Ventajas de la natación
La práctica de ejercicio regular está recomendada para las personas con diabetes, tanto por sus efectos sobre la diabetes como sobre la salud general2.
La natación es un ejercicio aeróbico (ejercicio que hace que el corazón lata más rápido y cueste más respirar) recomendado para las personas con diabetes3,4.
El ejercicio regular, como la natación, aporta muchos beneficios para la salud de las personas con diabetes de tipo 1, como una mejora del estado cardiovascular y de la fuerza muscular2, así como una reducción de los niveles de glucosa en sangre y un aumento de la sensibilidad a la insulina4.
¿Puedes nadar con una bomba de insulina?
Llevar una bomba de insulina no debe impedirte practicar el deporte que más te guste, como la natación5.
Es posible nadar llevando una bomba de insulina, aunque esto depende del tipo de bomba que utilices6.
También puedes desconectar la bomba que utilizas durante tu día a día mientras nadas6. Por lo general, no pasa nada por desconectar la bomba durante un máximo de una hora, pero es tu equipo médico el que debe ofrecerte instrucciones a este respecto6.
Como ocurre con todo en el control de la diabetes, debes hablar con tu equipo médico si están pensando en hacer cambios, especialmente si deseas información sobre cómo desconectar la bomba de forma segura para realizar una actividad física6.
Nadar con una bomba de insulina

Nadar con una bomba de insulina
Una de las cosas más importantes a la hora de decidir si nadar con la bomba puesta o no es consultar con el fabricante de la bomba cómo funcionará en el agua6.
No todas las bombas son resistentes al agua. El fabricante de la bomba que utilizas podrá indicarte el comportamiento de la bomba en el agua6.
Solo las bombas totalmente estancas se pueden meter en la piscina, ya que de lo contrario, se estropearán con la humedad7.
Si utilizas una bomba de insulina en la piscina, te recomendamos que:
-
Planifiques la jornada, incluso las horas de las comidas, almuerzos y dosis de insulina8
-
Compruebes que la cánula esté bien insertada y no se mueva de su sitio7
-
A veces, el adhesivo utilizado para sujetar el set de infusión se puede despegar en el agua7. Puedes llevar una camiseta encima del lugar de inserción de la cánula o un esparadrapo resistente a agua para que la cánula no se mueva7
Habla con tu equipo médico sobre el uso de la bomba en la piscina, ya que ellos podrán asesorarte mejor.
Bombas no resistentes al agua y natación: desconexión
Aunque el tratamiento con bomba de insulina permite el suministro continuo de insulina a lo largo de todo el día9, los usuarios se desconectan por diversas razones, como ducharse o nadar9.
Tu equipo médico te asesorará y te enseñará a detener y poner en marcha la bomba de insulina, y a quitarte la bomba10.
A algunas personas les puede venir bien quitarse la bomba, especialmente si tenemos en cuenta el efecto de reducción de la glucosa en sangre que tiene la práctica de ejercicio9.
Las bombas se pueden desconectar durante breves períodos, por ejemplo, durante el cambio del set de infusión, sin ningún efecto importante sobre la glucosa en sangre9. Sin embargo, después de alrededor de 30 minutos, se producen efectos significativos y los niveles de glucosa en sangre empiezan a elevarse a medida que la insulina de acción corta de la bomba deja de hacer efecto9.
Tu equipo médico te contará cuándo debes desconectar la bomba y cómo hacerlo de forma segura10.
Ha aquí algunos consejos que te ayudarán a disfrutar de la natación una vez desconectada la bomba:
-
Asegura y protege bien el lugar de inserción de la cánula7.
-
Puede que tengas que medir tu nivel de glucosa en sangre con regularidad, antes, durante y después de la desconexión10.
Ten mucho cuidado durante la desconexión y controla bien la glucosa en sangre10. Esto puede ayudarte a evitar la cetoacidosis diabética (CAD), que podría producirse durante una interrupción prolongada de la infusión de insulina10.
Natación y glucosa en sangre
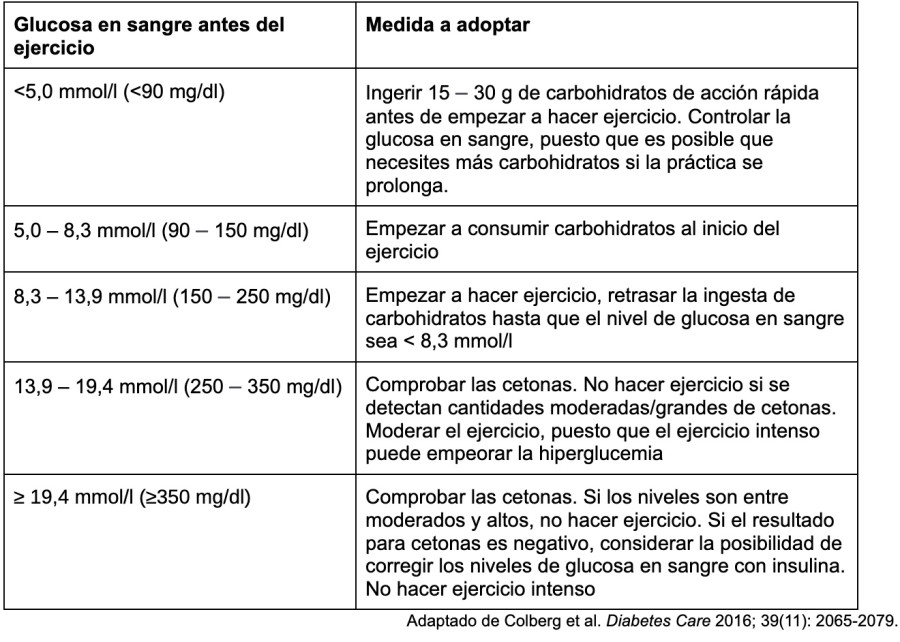
Aprender cómo reacciona tu organismo al ejercicio, ya sea la natación o cualquier otra actividad física, requiere algo de tiempo. En algunos casos, la natación reduce los niveles de glucosa en sangre, pero en otros, puede causar una elevación de la glucosa mayor de lo normal8.
Comprobar los niveles de glucosa en sangre antes, durante y después de nadar te ayudará a entender cómo afecta este ejercicio a tu organismo8.
Quizá tengas que ajustar las dosis de insulina los días que vas a nadar8. Si usas una bomba de insulina, esto implica modificar la tasa de infusión de insulina8. Esta modificación será distinta para cada persona, por eso es tan importante solicitar el consejo del equipo médico8.
Cabe destacar que, para practicar ejercicio, el organismo necesita carbohidratos como combustible, por lo que puede que tengas que aumentar su ingesta8. Puedes tomar carbohidratos antes, durante o después del ejercicio, como una barrita energética o una pieza de fruta8.
Siempre que vayas a nadar, lleva contigo el dispositivo de monitorización de glucosa y tratamiento para la hipoglucemia8. Si la sesión va a ser larga e intensa (más de una hora), quizá tengas que ingerir algo con carbohidratos, como un gel o una bebida energética con glucosa8.
Como ocurre con todo tipo de ejercicio, es importante mantenerse bien hidratado8, así que no olvides beber agua con regularidad mientras nadas.
Los efectos de la natación pueden durar hasta un tiempo después de finalizar la actividad; la sensibilidad a la insulina (la forma en que el organismo utiliza la insulina para reducir los niveles de glucosa en sangre) de algunas personas aumenta después del ejercicio. Por ello, es importante que compruebes tus niveles de glucosa después de nadar8, para poder ajustar la medicación si es necesario.
Consejos para nadar si tienes diabetes
Nadar es una actividad divertida y magnífica para tu salud con un poco de planificación2,4,8. Te ofrecemos algunas recomendaciones sencillas para que sea una experiencia divertida y sin estrés.
Habla con tu equipo médico
Si empiezas con la natación, cuenta tus planes a tu equipo médico. Esto es especialmente importante si te preocupa, por ejemplo, que tu nivel de glucosa en sangre se eleve o descienda mientras estás nadando6.
Date un tiempo para conocer los efectos del ejercicio sobre tu nivel de glucosa en sangre
Cada persona es un mundo, y la respuesta al ejercicio físico es distinto en cada uno6. Quizá tengas que modificar la dosis de insulina los días que vayas a nadar, y puede que también los días posteriores6.
Cuida tus pies

Cuida tus pies
Si tienes diabetes, puede que sufras algunas complicaciones en los pies8. Antes de meterte en la piscina, comprueba que no tienes cortes, rozaduras ni infección, y utiliza chanclas (o un calzado similar) alrededor de la piscina para evitar heridas6.
También debes revisar tus pies después de nadar6. Si tienes alguna herida que no esté curando bien, habla con tu equipo médico para que te asesore8.
Vigila la tecnología
Hemos hablado de lo importante que es que te asegures de que tu bomba de insulina sea resistente al agua, pero puede que otra tecnología no lo sea6. Por ejemplo, los sistemas de monitorización continua de glucosa, los sistemas de monitorización flash de glucosa y otros sensores6. Cada modelo es distinto, así que es importante que lo compruebes6. Los dispositivos que no sean resistentes al agua deben protegerse en entornos acuáticos para evitar daños.
Debes conservar la insulina a una temperatura adecuada6 (alejada de la luz solar, si estás en el exterior).
Nadar es una actividad divertida y magnífica para tu salud2,4,8. Con un poco de planificación, puedes nadar aunque uses una bomba de insulina6.
Tu equipo médico responderá a tus preguntas sobre el uso de la bomba y sobre cómo integrar el ejercicio en tu vida cotidiana.
Fuentes
- Richardson, E.A. Insulin pump therapy: A guide for non-specialist staff. Journal of Diabetes Nursing. 2019;23(01): 1-7.
- Colberg, S.R., Sigal, R.J., Yardley, J.E., Riddell, M.C., Dunstan, D.W., Dempsey, P.C., Horton, E.S., Castorino, K, Tate, D.F. Physical Activity/Exercise and Diabetes: A Position Statement of the American Diabetes Association. Diabetes Care 2016; 39 (11): 2065–2079.
- National Institute of Diabtes and Digestive and Kidney Diseases (NIDDK). Diabetes diet, eating, and physical activity. Available at https://www.niddk.nih.gov/health-information/diabetes/overview/diet-eating-physical-activity. Accessed May 2022.
- Sideravičiūtė, S. et al. The effect of long-term swimming program on glycemia control in 14–19-year aged healthy girls and girls with type 1 diabetes mellitus. Medicina (Kaunas) 2006; 42(6): 513-517.
- Alsairafi, Z.K. et al. A qualitative study exploring patients’ experiences regarding insulin pump use. Saudi Pharmaceutical Journal. 2018; 26(4): 487-495.
- Diabetes UK & Swim England. Diabetes and Competitive swimming. Accessed May 2022. Available at: https://www.swimming.org/library/documents/4235/download.
- Daniels, P. Swimming whilst wearing an insulin pump. Michigan State University. Accessed May 2022. Available at: https://www.canr.msu.edu/news/swimming_while_wearing_an_insulin_pump.
- Diabetes UK. Swimming when you have diabetes. Accessed May 2022. Available at: https://www.diabetes.org.uk/guide-to-diabetes/managing-your-diabetes/exercise/swimming-diabetes
- Zisser, H. Quantifying the Impact of a Short-Interval Interruption of Insulin-Pump Infusion Sets on Glycemic Excursions. Diabetes Care. 2008; 31 (2): 238–239. https://doi.org/10.2337/dc07-1757
- Aleppo, G. Insulin pump: what to know before you disconnect. EndocrineWeb. Accessed May 2022. Available at: https://www.endocrineweb.com/guides/how-disconnect-pump-plus-tips-traveling-pump-using-pump-school